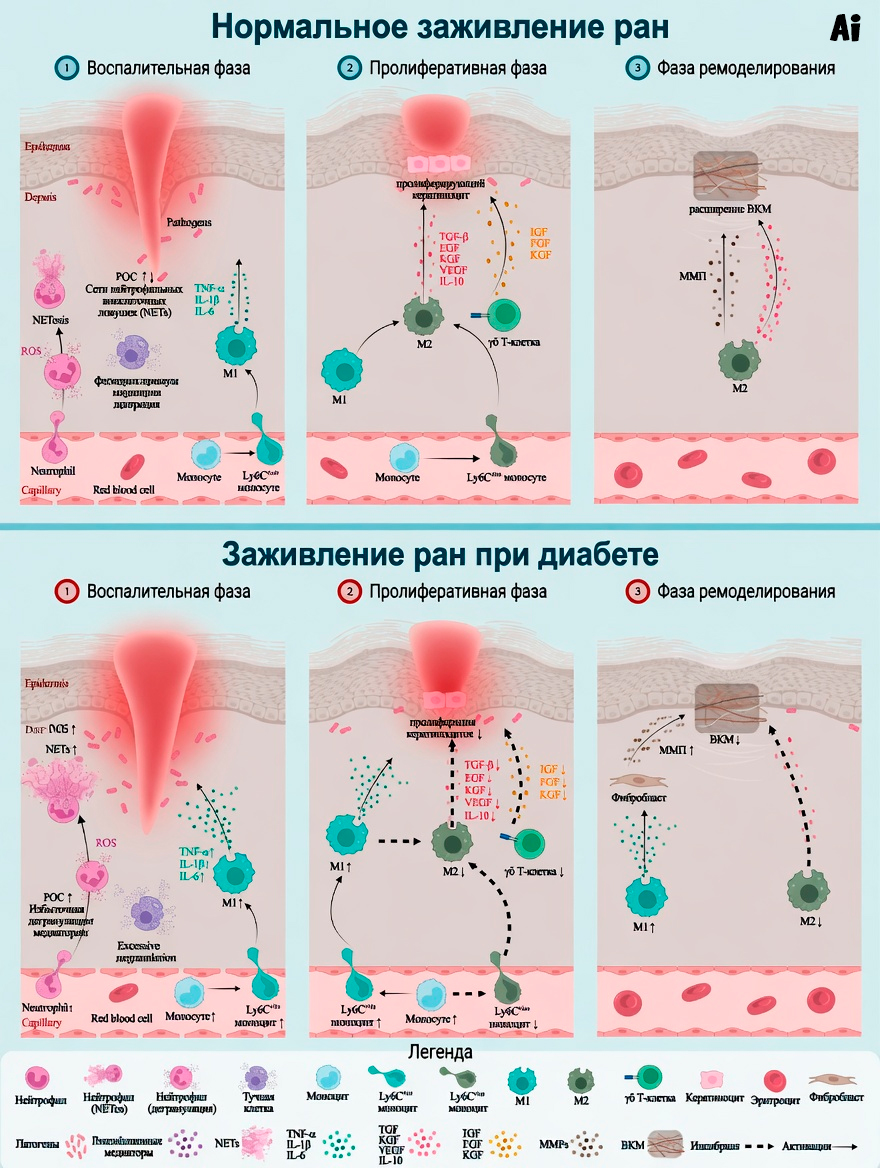
Почему диабетические раны отказываются заживать? Новый научный обзор показывает, что нарушения в сроках и поведении иммунных клеток могут стать ключом к пониманию этой распространённой медицинской проблемы.
Хронические диабетические язвы — одно из самых серьёзных и дорогостоящих осложнений сахарного диабета. В мире ими страдают более 131 миллиона человек, а ежегодные затраты на лечение оцениваются в 755 миллиардов долларов. Эти раны часто приводят к ампутации и несут высокий риск смерти, что подчёркивает острую необходимость лучше понимать биологические процессы, препятствующие заживлению.
Центральная роль иммунной системы
Иммунная система играет ключевую роль в координации восстановления тканей. Однако многие исследования не полностью рассматривали, как разные популяции иммунных клеток меняются с течением времени в диабетических ранах.
Комплексный обзор под руководством Yi Ru и коллег восполняет этот пробел. Учёные систематически проанализировали поведение широкого спектра иммунных клеток на разных стадиях заживления диабетических ран.
Моноциты и макрофаги
В норме моноциты превращаются в макрофаги, которые переходят из провоспалительного состояния M1 в репаративное состояние M2, помогая завершить воспаление и стимулировать восстановление тканей.
При диабетических ранах этот переход нарушен. Макрофаги часто «застревают» в провоспалительном состоянии M1, что продлевает воспаление и способствует разрушению тканей вместо заживления.
Нейтрофилы и тучные клетки
Нейтрофилы первыми прибывают на место повреждения. В диабетических ранах образование внеклеточных ловушек нейтрофилов (NETs) становится патологическим. Они выделяют избыточное количество ферментов и активных форм кислорода (ROS), повреждая окружающие ткани.
Тучные клетки (мастоциты) при диабете чрезмерно активируются, что способствует поддержанию длительного воспаления в хронических язвах.
Дендритные клетки
Дендритные клетки плохо выполняют эффероцитоз — очистку от погибших клеток. Из-за этого в ране накапливается клеточный мусор, который продолжает запускать воспаление. Важную роль играет транспортёр SLC7A11.
Т-клетки в процессе заживления
- Регуляторные Т-клетки (Treg) — их количество и функция снижены.
- γδ Т-клетки (включая дендритные эпидермальные Т-клетки) хуже производят IGF-1 и другие факторы роста кератиноцитов.
Перспективные стратегии лечения
- Топические антицитокиновые препараты, прерывающие хроническое воспаление
- Лекарства, стимулирующие переход макрофагов в M2-состояние
- Мезенхимальные стволовые клетки и их экстрацеллюлярные везикулы
- Современные биоматериалы и повязки с иммунорегулирующими веществами
- Janus liposozyme, суперагонисты IL-15 и другие новые технологии
Главный вывод
Время имеет решающее значение. Терапия должна соответствовать конкретной фазе заживления (воспалительной, пролиферативной или фазе ремоделирования).
В будущем возможны персонализированные подходы на основе иммунного профилирования каждой раны и комбинированные терапии, воздействующие сразу на несколько типов иммунных клеток.
На основе научного обзора под руководством Yi Ru и коллег